Lorsque l’on parle de tachycardie supraventriculaire une arythmie cardiaque qui débute au‑niveau des oreillettes et provoque un rythme cardiaque rapide et régulier, on pense souvent aux jeunes actifs. En réalité, les personnes âgées sont tout aussi concernées, voire plus, à cause de changements physiologiques et de comorbidités. Comprendre les spécificités chez les seniors, repérer les signaux d’alarme et choisir le bon traitement peut éviter des complications graves.
Points clés
- La tachycardie supraventriculaire (TSV) touche 2% des plus de 75ans et augmente le risque d’insuffisance cardiaque.
- Les symptômes sont souvent atypiques: fatigue, étourdissements, dyspnée ou palpitations légères.
- Un ECG électrocardiogramme de repos ou un Holter moniteur ambulatoire de 24h sont essentiels pour le diagnostic.
- Les traitements s’adaptent à l’âge: bêta‑bloquants à faible dose, bloqueurs calciques ou, en cas d’échec, ablation par radiofréquence.
- Un suivi régulier et la prise en compte des comorbidités (hypertension, diabète) permettent de réduire la récidive.
Pourquoi la TSV est‑elle plus fréquente chez les aînés?
Le vieillissement entraîne une perte de fibres nodales, une fibrose du tissu cardiaque et une diminution de la conductivité électrique. Ces changements favorisent les circuits de réentrée qui déclenchent la TSV. De plus, les maladies chroniques comme l’hypertension artérielle ou la maladie coronarienne créent un terrain propice à l’apparition d’arythmies.
Comment reconnaître les symptômes chez les personnes âgées
Chez un senior, la TSV ne se manifeste pas toujours par des palpitations stridentes. On observe souvent:
- Une fatigue soudaine ou persistante.
- Des étourdissements, parfois confondus avec une chute.
- Une dyspnée à l’effort ou au repos.
- Un souffle cardiaque audible lors d’une auscultation, dû à une tachycardie prolongée.
Ces signes doivent pousser le professionnel de santé à rechercher une arythmie, surtout si le patient a déjà des antécédents cardiovasculaires.
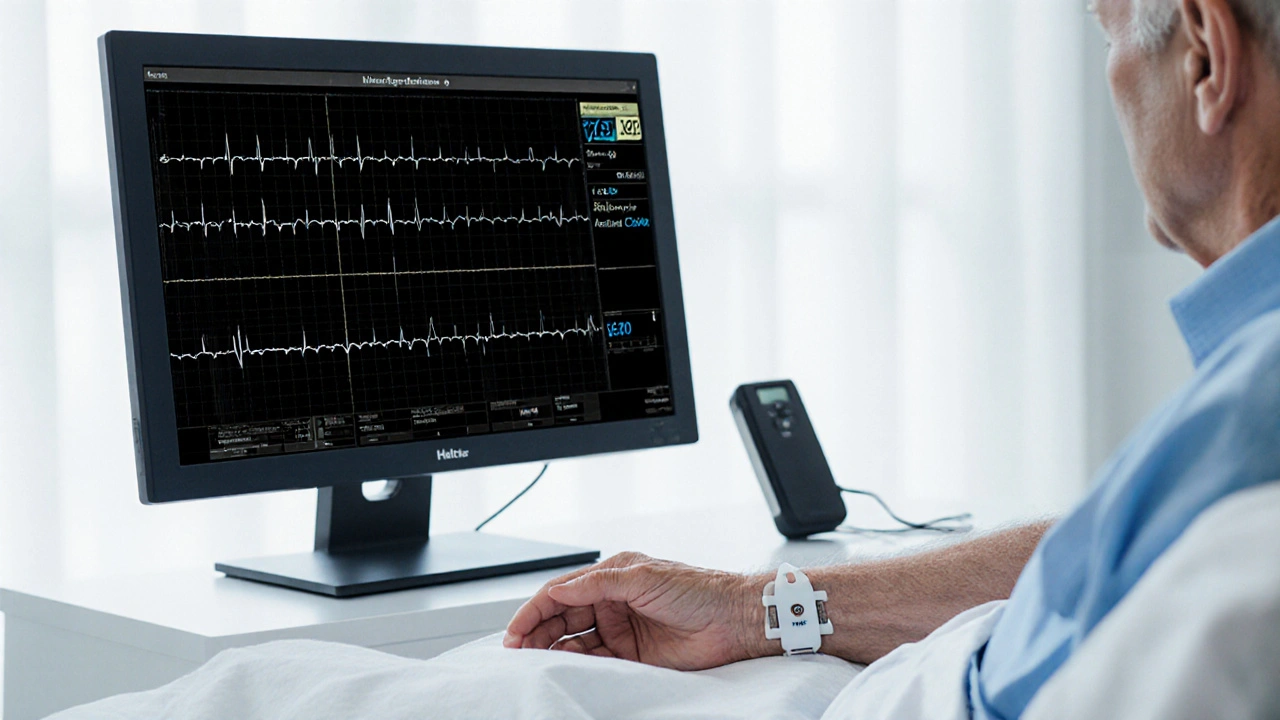
Diagnostic : les outils indispensables
Le ECG enregistrement de l’activité électrique du cœur reste la première étape. Un tracé typique montre des ondes P normales suivies de complexes QRS étroits, avec une fréquence souvent entre 150 et 250bpm.
Quand l’ECG au repos est normal mais que les symptômes persistent, le Holter enregistrement continu de 24h capture les épisodes épisodiques. L’échocardiographie peut quant à elle évaluer la fonction ventriculaire et exclure une cardiomyopathie sous‑jacente.
Traitements disponibles et choix selon l’âge
Le but du traitement est de ralentir la fréquence cardiaque, d’éliminer les symptômes et de prévenir les complications. Voici un aperçu des options les plus utilisées chez les patients de plus de 65ans.
| Traitement | Efficacité | Effets secondaires fréquents | Adaptabilité aux personnes âgées |
|---|---|---|---|
| Bêta‑bloquants ex. métoprolol, bisoprolol | 70‑80% | Bradycardie, fatigue, troubles du sommeil | Bonne, dose basse et titration progressive |
| Bloqueurs calciques ex. diltiazem, vérapamil | 60‑75% | Hypotension, œdème périphérique | Modérée, attention aux insuffisances cardiaques |
| Antiarythmiques de classeI/III ex. flecainide, sotalol | 50‑65% | Pro‑arythmies, toxicité hépatique | Limitée, réservée aux patients sans maladie coronarienne |
| Ablation par radiofréquence intervention invasive ciblant le circuit réentrant | 90‑95% | Complications vasculaires, tamponnade cardiaque rare | Bonne chez les seniors en bonne condition physique, nécessite anesthésie |
Pour la plupart des aînés, on débute avec un bêta‑bloquant à faible dose. Si la tolérance est mauvaise ou si la pression artérielle chute, on passe aux bloqueurs calciques. Les antiarythmiques sont réservés aux formes réfractaires, tandis que l’ablation devient une option de choix lorsqu’une thérapie médicamenteuse échoue ou provoque des effets indésirables majeurs.
Conseils pratiques pour le quotidien
Outre le traitement médicamenteux ou interventionnel, quelques mesures simples améliorent la qualité de vie:
- Éviter les stimulants: caféine, alcool en excès, certains anti‑inflammatoires.
- Privilégier une activité physique modérée (marche, natation) adaptée à la capacité respiratoire.
- Surveiller régulièrement la tension artérielle et le pouls au repos.
- Planifier des contrôles ECG tous les 6‑12mois chez les patients sous traitement.
Le rôle du médecin de famille est crucial: il ajuste les doses, surveille les interactions médicamenteuses (par exemple entre les bêta‑bloquants et les médicaments pour le diabète) et oriente vers la cardiologie si la situation se complique.
Quand faut‑il consulter d’urgence?
Si le patient ressent une gêne thoracique intense, une perte de conscience, une dyspnée aiguë ou un pouls qui dépasse 200bpm de façon soutenue, il faut appeler les secours. Ces signes peuvent annoncer une transition vers une fibrillation ventriculaire ou une insuffisance cardiaque aiguë.
Foire aux questions
Quelles sont les causes les plus fréquentes de TSV chez les seniors?
Les facteurs déclenchants comprennent l’hypertension, la maladie coronarienne, les déséquilibres électrolytiques et la prise de médicaments stimulant le système nerveux (par ex. certains décongestionnants).
Comment différencier une TSV d’une fibrillation atriale chez une personne âgée?
Sur l’ECG, la TSV montre des complexes QRS réguliers et une fréquence stable, alors que la fibrillation atriale présente un rythme irrégulier, des ondes P absentes et une variation du R‑R.
Est‑ce que les bêta‑bloquants sont dangereux pour les personnes de plus de 80ans?
Ils ne sont pas intrinsèquement dangereux, mais la dose doit être très basse et augmentée lentement. Une surveillance étroite de la fréquence cardiaque et de la pression artérielle est indispensable.
L’ablation est‑elle recommandée pour tous les patients âgés?
Pas systématiquement. Elle est indiquée lorsque les médicaments échouent ou provoquent des effets indésirables majeurs, et que le patient a une fonction cardiaque suffisante pour supporter la procédure.
Peut‑on prévenir la TSV en modifiant son mode de vie?
Oui, limiter la consommation de caféine, éviter le tabac, maintenir un poids santé et pratiquer une activité physique régulière réduisent le risque de développer une arythmie.
Commentaires (20)
- Julien Turcot
- octobre 12, 2025 AT 05:47
Il est vraiment rassurant de voir que la tachycardie supraventriculaire chez les seniors n’est plus négligée. Un dépistage précoce grâce à un simple ECG ou Holter peut éviter qu’une fatigue inexpliquée ne devienne un problème cardiaque sérieux. Les médecins de famille jouent un rôle clé en surveillant la fréquence cardiaque et la tension artérielle régulièrement. En adaptant les doses de bêta‑bloquants, on minimise les effets secondaires tout en maîtrisant le rythme. Enfin, une activité physique douce et une limitation de la caféine complètent très bien la prise en charge.
- Eric Lamotte
- octobre 14, 2025 AT 16:07
Franchement, on dramatise un peu trop : la plupart des seniors tolèrent ces palpitations sans que ça dégénère.
- Lois Baron
- octobre 17, 2025 AT 02:27
Il convient de préciser que la prévalence de 2 % chez les plus de 75 ans provient principalement de études de cohorte européennes où le suivi électrocardiographique était systématique. Le taux d’insuffisance cardiaque observé s’élève à environ 12 % chez les patients non traités, ce qui justifie une prise en charge active. Du côté pharmacologique, le métoprolol doit être initié à 12,5 mg/jour puis titré toutes les deux semaines, afin d’éviter la bradycardie. Les bloqueurs calciques, quant à eux, nécessitent une surveillance de la pression artérielle, surtout chez les patients déjà sous diurétiques. L’ablation par radiofréquence, bien que invasive, atteint une efficacité de 93 % lorsqu’elle est réalisée par des électrophysiologistes expérimentés. Enfin, les recommandations de suivi ECG tous les six mois sont essentielles pour détecter les récidives subcliniques.
- Sean Verny
- octobre 19, 2025 AT 12:47
On pourrait même dire que la TSV reflète la capacité du cœur à réinventer son rythme face aux bouleversements du temps. Chaque battement supplémentaire porte en lui une histoire de résilience, surtout chez ceux qui ont traversé tant d’années. C’est comme un vieux vin qui, même après des années, garde son essence tout en développant de nouvelles nuances. Ainsi, traiter la TSV, ce n’est pas seulement calmer le cœur, c’est rendre hommage à cette longévité.
- Joelle Lefort
- octobre 21, 2025 AT 23:07
Oh là là, quelle galère si on ignore ces signaux, ça finit toujours mal !
- Fabien Gouyon
- octobre 24, 2025 AT 09:27
Merci pour ces précisions très pointues ! 👍 En plus, n’oublions pas que l’ajustement de la dose doit tenir compte de la fonction rénale, surtout chez les patients diabétiques. Un petit rappel : le sotalol peut allonger l’intervalle QT, donc un contrôle électrolytique est indispensable. L’écho doppler, même si on le sous‑estime parfois, aide à détecter une hypertension pulmonaire secondaire. Bref, chaque détail compte pour éviter une rechute.
- Jean-Luc DELMESTRE
- octobre 26, 2025 AT 18:47
Effectivement chaque détail compte mais souvent les cliniciens se focalisent sur le médicament et oublient le mode de vie le patient doit réduire caféine éviter alcool excessif et faire de l’exercice modéré régulièrement cela aide vraiment à stabiliser le rythme cardiaque
- philippe DOREY
- octobre 29, 2025 AT 05:07
Absolument, c’est une vraie synergie ! Combine le traitement avec de petites promenades quotidiennes et le patient ressentira une amélioration nette de son énergie. En plus, cela diminue le stress, facteur déclencheur majeur des arythmies.
- Vincent Bony
- octobre 31, 2025 AT 15:27
Personnellement j’ai vu plusieurs patients où la tachycardie était prise pour de la simple anxiété jusqu’à ce que le cardiologue montre le tracé ECG.
- bachir hssn
- novembre 3, 2025 AT 01:47
Il est lamentable que le système de santé reste si moyen que les généralistes manquent de formation adéquate, c’est un vrai gaspillage de ressources et de temps pour les patients seniors.
- Marion Olszewski
- novembre 5, 2025 AT 12:07
Il faut reconnaître que la formation continue des médecins généralistes a fait des progrès, mais il reste effectivement des lacunes concernant les arythmies complexes comme la TSV.
- Michel Rojo
- novembre 7, 2025 AT 22:27
Un fait souvent méconnu, c’est que l’hyperthyroïdie peut déclencher une tachycardie supraventriculaire chez les personnes âgées.
- Shayma Remy
- novembre 10, 2025 AT 08:47
En effet, l’influence du métabolisme thyroïdien sur la conductivité cardiaque est bien documentée; cependant, il faut éviter de simplifier le diagnostic à ce seul facteur.
- Albert Dubin
- novembre 12, 2025 AT 19:07
Il faut donc combiner les examens hormonaux avec l’ECG et le Holter pour avoir une vue d’ensemble fiable, sinon on risque de passer à côté d’autres causes comme les médicaments ou les déséquilibres électrolytiques.
- Christine Amberger
- novembre 15, 2025 AT 05:27
Ah oui, parce que tout le monde a un test thyroïde à chaque visite, n’est‑ce pas ? 😂
- henri vähäsoini
- novembre 17, 2025 AT 15:47
Pour résumer, la clé d’une gestion efficace de la TSV chez les seniors repose sur une approche multidisciplinaire et un suivi régulier.
- Winnie Marie
- novembre 20, 2025 AT 02:07
Exactement c’est comme si le cœur avait besoin d’un coach personnel qui ne le laisse jamais flancher
- Stéphane Leclerc
- novembre 22, 2025 AT 12:27
En tant que professionnel de santé, je recommande vivement d’inclure la famille dans le processus de suivi, cela favorise l’observance du traitement.
- thibault Dutrannoy
- novembre 24, 2025 AT 22:47
Tout à fait d’accord ! Quand les proches comprennent les signes avant‑coureurs, ils peuvent intervenir rapidement et aider le patient à rester stable.
- Lea Kamelot
- novembre 27, 2025 AT 09:07
Il est essentiel de rappeler que chaque senior possède un profil physiologique unique, ce qui signifie que la même stratégie thérapeutique ne convient pas à tous. D’abord, l’évaluation initiale doit inclure non seulement un ECG de repos, mais également une analyse détaillée des antécédents médicaux, des médicaments en cours et des habitudes de vie. Ensuite, la prescription des bêta‑bloquants doit être individualisée : chez les patients présentant une bronchoconstriction ou une maladie pulmonaire obstructive chronique, on privilégie les bloqueurs calciques. En outre, la surveillance de la fonction rénale est primordiale, surtout chez ceux qui prennent des diurétiques, afin d’ajuster les doses sans provoquer d’hypokaliémie. Un suivi trimestriel du rythme cardiaque à l’aide d’un dispositif portable peut détecter les épisodes asymptomatiques et permettre une adaptation précoce du traitement. Parallèlement, l’éducation du patient et de son entourage sur les signes d’alerte – dyspnée soudaine, palpitations intenses, syncope – réduit le délai de prise en charge d’urgence. Il ne faut pas non plus sous‑estimer l’impact psychologique de la maladie ; un soutien psychologique ou un groupe de parole peut améliorer significativement la qualité de vie. Enfin, lorsqu’une stratégie médicale échoue, l’évaluation de l’aptitude à une ablation doit être faite par un électrophysiologiste expérimenté, en tenant compte du statut fonctionnel et des comorbidités. Cette procédure, bien que généralement sûre, comporte des risques qui doivent être clairement expliqués au patient et à sa famille. En résumé, un protocole de prise en charge holistique, alliant pharmacologie, surveillance technologique et soutien psychosocial, représente la meilleure voie pour réduire la morbidité liée à la TSV chez les personnes âgées.
Poster un commentaire
Catégories
Articles populaires