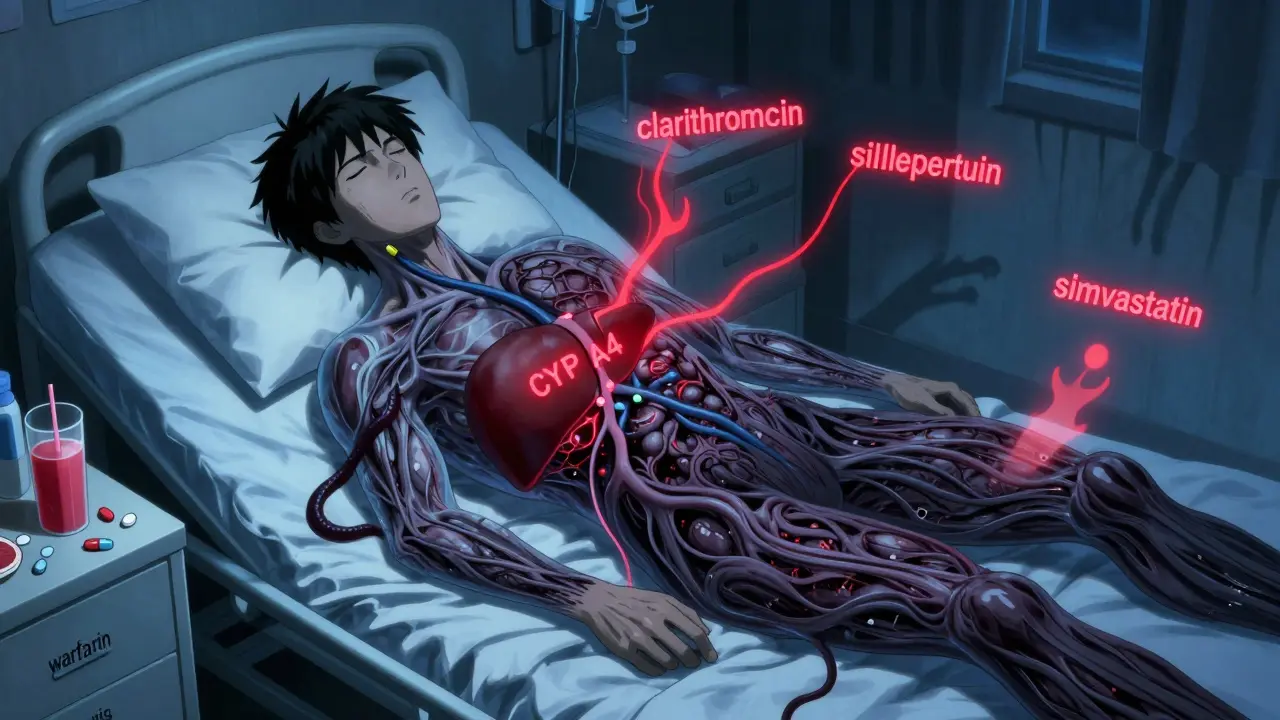
Quand un simple comprimé pour le cœur ou l’estomac devient une menace pour vos reins, vous ne le voyez pas venir. La néphrite interstitielle aiguë (NIA) est une inflammation silencieuse des tissus entre les tubules rénaux, déclenchée par des médicaments courants. Elle n’est pas rare, elle n’est pas toujours reconnue, et elle peut laisser des séquelles permanentes si on la laisse progresser. En France, près de 1 patient sur 5 présentant une insuffisance rénale aiguë sans cause évidente a une NIA liée à un médicament. Et pourtant, la plupart des gens ignorent qu’un simple anti-inflammatoire, un anti-acide ou un antibiotique peut provoquer cette réaction.
Comment un médicament peut endommager vos reins
Votre rein ne filtre pas seulement l’urine - il est aussi un organe très sensible aux signaux immunitaires. Quand vous prenez un médicament comme l’oméprazole, l’ibuprofène ou la pénicilline, votre système immunitaire peut le confondre avec une menace. Il envoie des cellules inflammatoires dans l’espace interstitiel, entre les tubules rénaux. Ces cellules gonflent, bloquent le flux d’urine, et réduisent la capacité du rein à filtrer les déchets. Résultat : la créatinine dans votre sang monte, votre urine diminue, et vos reins commencent à faiblir.La plupart des cas surviennent entre 1 et 3 mois après le début du traitement. Mais certains médicaments agissent plus vite - comme les antibiotiques, qui peuvent provoquer une réaction en 7 à 14 jours. D’autres, comme les inhibiteurs de la pompe à protons (IPP), mettent jusqu’à 12 semaines à déclencher la réaction. C’est pourquoi beaucoup de patients pensent que leur problème vient d’autre chose : une infection urinaire, une déshydratation, ou simplement un vieillissement normal.
Les signes que vous ne devriez pas négliger
La NIA ne se manifeste pas toujours comme on l’imagine. Le fameux triptyque - éruption cutanée, fièvre et eosinophilie - n’apparaît que dans moins de 10 % des cas. Ce n’est pas une règle. Ce qui est plus courant, c’est :- Une baisse soudaine de la quantité d’urine (50 % des cas)
- Une fatigue inhabituelle, même sans effort
- Des jambes enflées ou un gonflement des chevilles
- Une perte d’appétit ou des nausées sans cause évidente
- Une élévation de la créatinine dans les analyses de sang
Des analyses d’urine peuvent révéler des signes cachés : des globules blancs sans bactérie (pyurie stérile), des éosinophiles dans l’urine (présents dans 30 à 70 % des cas), ou une protéinurie légère à modérée. Dans les cas d’ibuprofène, la protéinurie peut même atteindre des niveaux très élevés, comme dans le syndrome néphrotique. Ce n’est pas un simple problème de déshydratation - c’est une inflammation rénale active.
Quels médicaments sont les plus à risque ?
Les médicaments les plus souvent impliqués sont classés en trois groupes majeurs :| Classe de médicament | Exemples | Fréquence d’apparition | Temps moyen avant apparition | Caractéristiques particulières |
|---|---|---|---|---|
| Antibiotiques | Pénicilline, ampicilline, méthicilline, ciprofloxacine | 35-40 % des cas | 1 à 3 semaines | Plus souvent associés à une fièvre et une éruption |
| Inhibiteurs de la pompe à protons (IPP) | Oméprazole, pantoprazole, lansoprazole | 20-25 % des cas | 10 à 24 semaines | Moins sévères au début, mais récupération plus lente |
| Anti-inflammatoires non stéroïdiens (AINS) | Ibuprofène, naproxène, diclofénac | 15-20 % des cas | 3 à 6 mois d’usage chronique | Peut provoquer une protéinurie néphrotique |
| Inhibiteurs de points de contrôle immunitaire | Pembrolizumab, nivolumab | 5-10 % des cas | 1 à 6 mois | Requiert souvent un traitement prolongé par corticoïdes |
Les patients âgés de plus de 65 ans, ceux qui prennent cinq médicaments ou plus, et les femmes sont les plus à risque. Pourquoi ? Parce que les reins vieillissent, les médicaments s’accumulent, et le système immunitaire devient plus réactif. Un simple traitement contre les brûlures d’estomac peut devenir une bombe à retardement.

Comment est-ce diagnostiqué ?
Le diagnostic est souvent retardé. En moyenne, il faut 14 jours entre les premiers symptômes et le bon diagnostic. Beaucoup de patients sont d’abord traités pour une infection urinaire, une insuffisance cardiaque, ou une déshydratation.Le premier pas est l’analyse d’urine : si vous avez des globules blancs sans bactéries, c’est un signal d’alerte. Ensuite, on mesure la créatinine sanguine. Une augmentation de 0,3 mg/dL en 48 heures, ou de 1,5 fois la valeur de base en 7 jours, correspond aux critères d’une insuffisance rénale aiguë.
Le seul moyen de confirmer la NIA est la biopsie rénale. Elle montre une infiltration de cellules inflammatoires, des éosinophiles, et une inflammation des tubules (tubulite). C’est l’or noir du diagnostic. Mais elle n’est pas toujours faite à temps. Pourquoi ? Parce que les médecins ne pensent pas à la NIA. Pourtant, selon les recommandations de la société américaine de néphrologie, si la suspicion est forte, la biopsie doit être faite dans les 72 à 96 heures.
Que faire quand on suspecte une NIA ?
La règle d’or est simple : arrêtez immédiatement le médicament suspecté. Pas de demi-mesure. Pas d’attente. Pas de « on va voir ». Dès que la NIA est suspectée, le traitement doit être arrêté dans les 48 heures. Plus vous attendez, plus les dommages deviennent irréversibles.Ensuite, deux options s’offrent à vous :
- Attente et surveillance : Pour les cas légers, arrêter le médicament peut suffire. Les reins peuvent se rétablir en 6 à 8 semaines chez les jeunes, 12 à 16 semaines chez les plus de 65 ans.
- Corticoïdes : Si la fonction rénale ne s’améliore pas après 7 jours, les corticoïdes (prednisone) sont souvent prescrits. Mais attention : il n’existe pas d’étude randomisée prouvant leur efficacité. Certains néphrologues les utilisent, d’autres non. L’Association européenne de néphrologie les recommande si la créatinine reste élevée après 7 jours. L’Association américaine les réserve aux cas sévères (créatinine > 3,0 mg/dL).
Il n’y a pas de consensus parfait. Ce qu’il y a, c’est une certitude : plus vous agissez tôt, mieux vous vous portez. Un patient sur quatre qui attend trop longtemps développe une insuffisance rénale chronique. Et une fois que c’est arrivé, il n’y a pas de retour en arrière.
Quels sont les risques à long terme ?
Même après une récupération apparente, 15 à 25 % des patients développent une insuffisance rénale chronique. Pourquoi ? Parce que l’inflammation laisse des cicatrices dans les tissus rénaux. Ces cicatrices réduisent la capacité du rein à filtrer, même si la créatinine revient à la normale.Les études montrent que les patients qui ont eu une NIA ont un risque accru de développer une maladie rénale chronique dans les 5 ans suivants - même s’ils ne présentent plus de symptômes. C’est pourquoi, après un épisode de NIA, il faut suivre la fonction rénale pendant au moins 12 à 24 mois. Une simple analyse de sang tous les 3 à 6 mois peut faire la différence.

Comment éviter la récurrence ?
La bonne nouvelle, c’est que la NIA est évitable. Si vous avez eu une NIA causée par un médicament, vous ne devrez plus jamais le reprendre. Et vous devrez aussi éviter les médicaments du même groupe.- Si c’était l’oméprazole : évitez tous les IPP (pantoprazole, lansoprazole…)
- Si c’était l’ibuprofène : évitez tous les AINS (naproxène, diclofénac…)
- Si c’était une pénicilline : prévenez tous vos médecins que vous êtes allergique aux béta-lactames
Conservez une liste de tous les médicaments que vous avez pris, avec les dates et les réactions. Montrez-la à chaque nouveau médecin. Beaucoup de cas de récidive viennent du fait que le patient ne dit pas qu’il a déjà eu une NIA - ou que le médecin ne le demande pas.
Quel avenir pour la prise en charge ?
Les chercheurs travaillent sur de nouvelles pistes. Un nouveau biomarqueur, la NGAL, peut détecter l’inflammation rénale avant que la créatinine ne monte - avec une précision de 85 %. Des algorithmes d’intelligence artificielle analysent les dossiers médicaux pour prédire les risques de NIA avant qu’elle ne se déclare. Et une étude récente a identifié un gène (HLA-DRB1*03:01) qui rend certaines personnes plus vulnérables aux réactions aux IPP.À l’avenir, on pourra peut-être faire un test génétique pour savoir si vous êtes à risque avant de vous prescrire un médicament. Mais pour l’instant, la meilleure arme reste la vigilance.
Que faire si vous prenez un médicament à risque ?
Si vous prenez un IPP, un AINS ou un antibiotique depuis plus de 3 mois, et que vous avez des symptômes inexpliqués - fatigue, urines rares, jambes enflées - ne les ignorez pas. Parlez-en à votre médecin. Demandez une analyse d’urine et une mesure de la créatinine. Ce n’est pas une urgence, mais c’est une priorité.La NIA ne frappe pas les jeunes en bonne santé. Elle frappe les personnes qui prennent des médicaments pour vivre mieux. Et elle frappe en silence. La bonne nouvelle, c’est que vous pouvez la voir venir. Il suffit de connaître les signes. Et d’agir avant qu’il ne soit trop tard.
La néphrite interstitielle aiguë est-elle grave ?
Oui, elle peut l’être. Si elle n’est pas traitée rapidement, elle peut entraîner une insuffisance rénale aiguë, voire une insuffisance rénale chronique permanente. Environ 15 à 25 % des cas non traités évoluent vers une maladie rénale chronique. Mais si elle est détectée tôt et que le médicament responsable est arrêté, la récupération est souvent complète.
Quels médicaments sont les plus à risque de provoquer une néphrite interstitielle ?
Les trois groupes les plus fréquents sont : les antibiotiques (notamment pénicillines et fluoroquinolones), les inhibiteurs de la pompe à protons (oméprazole, pantoprazole), et les anti-inflammatoires non stéroïdiens (ibuprofène, diclofénac). Les inhibiteurs de points de contrôle immunitaire, utilisés en oncologie, sont aussi une cause de plus en plus reconnue.
Peut-on guérir complètement d’une néphrite interstitielle ?
Oui, beaucoup de patients guérissent complètement, surtout s’ils arrêtent le médicament dans les 48 à 72 heures suivant l’apparition des symptômes. Les jeunes ont une meilleure chance de récupération complète. Mais même après une guérison apparente, il faut surveiller la fonction rénale pendant plusieurs années, car des lésions invisibles peuvent persister.
Faut-il toujours prendre des corticoïdes pour traiter la néphrite interstitielle ?
Non. Les corticoïdes ne sont pas toujours nécessaires. Ils sont généralement proposés si la fonction rénale ne s’améliore pas après 7 jours d’arrêt du médicament. Il n’existe pas d’étude concluante prouvant qu’ils améliorent les résultats à long terme, mais ils sont souvent utilisés dans les cas sévères. La décision doit être prise en concertation avec un néphrologue.
Comment savoir si j’ai déjà eu une néphrite interstitielle ?
Si vous avez eu une insuffisance rénale aiguë sans cause évidente (pas de déshydratation, pas d’infection), et que vous avez pris un médicament comme un IPP ou un AINS dans les 3 mois précédents, il est possible que vous ayez eu une NIA. La biopsie rénale est la seule façon de le confirmer. Si vous avez eu un tel épisode, conservez un dossier médical précis et informez tous vos médecins.
Commentaires (15)
- Elaine Vea Mea Duldulao
- décembre 31, 2025 AT 14:33
Je suis infirmière en néphrologie, et je vois trop souvent des patients arriver trop tard. Un simple ibuprofène pris pendant 3 mois pour une douleur lombaire... et hop, insuffisance rénale. C’est triste, mais c’est évitable. Parlez-en à votre médecin avant de vous automédiquer.
Vous n’êtes pas invincible. Vos reins non plus.
- Alexandra Marie
- janvier 1, 2026 AT 19:22
On dirait un thriller médical… sauf que c’est la réalité. Un anti-acide pour la brûlure d’estomac, et voilà vos reins en grève. Et le pire ? Personne ne vous dit rien. Les pharmaciens ? Ils vous vendent le comprimé. Les médecins ? Ils le prescrivent sans vérifier les antécédents.
On a transformé la médecine en loterie. Et vous, vous êtes le joueur.
- andreas klucker
- janvier 2, 2026 AT 11:53
La biopsie rénale reste l’or noir du diagnostic mais son taux d’application est inférieur à 20% dans les services d’urgence. Les critères de suspicion sont bien établis mais la culture clinique n’est pas encore intégrée. Il faudrait un algorithme d’alerte intégré au DMP.
La NGAL pourrait révolutionner la détection précoce si elle devient standardisée dans les laboratoires.
HLA-DRB1*03:01 est un marqueur de risque sous-estimé chez les patients âgés sous IPP.
- Myriam Muñoz Marfil
- janvier 3, 2026 AT 04:07
ARRÊTEZ LES AINS SI VOUS AVEZ PLUS DE 60 ANS. POINT.
Je dis ça parce que j’ai vu une tante perdre 40% de sa fonction rénale à cause d’un comprimé pour la douleur au genou. Elle pensait que c’était normal de se sentir fatiguée à son âge. NON. C’EST PAS NORMAL.
Parlez à votre médecin. Demandez une créatinine. C’est gratuit. C’est rapide. Et ça peut vous sauver la vie.
- Brittany Pierre
- janvier 3, 2026 AT 14:40
Je suis une patiente qui a eu une NIA après 4 mois d’oméprazole. J’ai perdu 15 kg en 3 semaines, j’étais épuisée, j’avais les jambes comme des ballons. On m’a dit que c’était le stress. Le stress ? J’avais une créatinine à 2,1. J’ai failli mourir.
Je porte maintenant un bracelet médical qui dit : « Allergie aux IPP et AINS ».
Si vous lisez ça : ne laissez pas les médecins ignorer vos symptômes. Vous êtes votre meilleure alliée.
- Valentin PEROUZE
- janvier 4, 2026 AT 01:23
Et si tout ça était une manipulation de l’industrie pharmaceutique ?
Les IPP sont vendus comme des solutions miracles pour les brûlures d’estomac… mais leur durée d’usage est jamais limitée. Les études sur les effets à long terme ? On les enterrait. Les médecins sont payés pour prescrire. Les patients pour croire.
La biopsie ? Un prétexte pour vendre des analyses coûteuses. La NGAL ? Un gadget pour les laboratoires. Et le gène HLA ? Un moyen de vendre des tests génétiques à 500€.
Je ne prends plus rien. J’attends que mon corps guérisse tout seul. C’est plus sûr.
- Joanna Magloire
- janvier 5, 2026 AT 00:38
Je prends de l’ibuprofène depuis 2 ans pour mes migraines… et je me sens un peu fatiguée depuis 3 mois. Je vais demander une prise de sang demain. Merci pour l’alerte 🙏
- Raphael paris
- janvier 6, 2026 AT 21:17
Et alors ?
Les médicaments ont des effets secondaires. C’est la vie. Arrêtez de faire peur aux gens pour vendre des livres de médecine.
- Emily Elise
- janvier 7, 2026 AT 21:31
Je déteste quand les gens disent « c’est normal avec l’âge ». NON. Ce n’est PAS normal d’être épuisé, de ne plus uriner normalement, ou d’avoir les chevilles enflées. C’est un signal d’alarme. Et si vous le laissez passer, vous allez payer cher.
Je vous le dis comme je le pense : demandez votre créatinine. Maintenant. Pas demain. Maintenant.
- Jeanne Noël-Métayer
- janvier 8, 2026 AT 05:45
Vous oubliez les inhibiteurs de SGLT2. Ils sont aussi impliqués dans les cas de NIA, surtout chez les diabétiques. Et les nouveaux anticoagulants oraux (NOAC) ? Leur profil néphrotoxique est sous-évalué. Les études de l’EFSA en 2022 l’ont confirmé, mais les directives ne sont pas encore mises à jour.
Et puis, les antibiotiques à large spectre comme la ciprofloxacine ? Leur mécanisme d’action sur les tubules est bien documenté dans le Journal of Nephrology, vol. 37, 2023. Vous avez lu ça ?
- Antoine Boyer
- janvier 9, 2026 AT 11:38
La prise en charge de la néphrite interstitielle aiguë repose sur trois piliers : l’arrêt immédiat du médicament responsable, la surveillance fonctionnelle rigoureuse, et la communication entre les professionnels de santé.
Le rôle du médecin traitant est fondamental : il doit être le premier à suspecter cette entité, surtout chez les patients poly-médicamentés. Une simple mesure de créatinine en routine, lors d’un bilan annuel, pourrait prévenir des événements graves.
Je recommande vivement la création de fiches de suivi personnalisées pour les patients à risque, intégrées dans les dossiers médicaux partagés.
- fleur challis
- janvier 10, 2026 AT 05:05
Ah oui, bien sûr. Arrêtez l’oméprazole. Et puis quoi encore ? Vous allez me dire de ne plus prendre d’aspirine ? De ne plus boire d’eau ?
Le vrai problème, c’est que les gens croient que la médecine est une science exacte. Non. C’est un casino. Un médicament vous sauve aujourd’hui, il vous tue demain. Et personne ne vous prévient.
Je ne prends plus rien. Je bois de l’eau, je mange du citron, et je prie. C’est plus efficace que tous ces comprimés.
- Alain Sauvage
- janvier 10, 2026 AT 20:09
Je suis médecin généraliste. Je vois ça tous les mois. Un patient vient avec une créatinine élevée, il prend un IPP depuis 6 mois, il n’a pas de douleur, pas de fièvre. Il pense que c’est la déshydratation. Je lui demande : « Et si c’était autre chose ? »
La plupart du temps, ils ne savent pas ce qu’ils prennent. Ils ont 5 boîtes dans leur armoire. Ils ne savent pas les noms. Ils ne les lisent pas.
Je leur donne une fiche : « Liste de vos médicaments + dates ». C’est la première chose que je leur demande maintenant. Et ça change tout.
- Nicole Frie
- janvier 11, 2026 AT 18:53
Ben voyons. Une NIA causée par un anti-acide. Et pourquoi pas une crise cardiaque causée par une banane ?
Vous avez peur des médicaments ? Alors ne prenez rien. Restez dans votre coin. Mais arrêtez de faire peur aux gens pour vous sentir supérieure.
- Rachel Patterson
- janvier 12, 2026 AT 20:02
La donnée la plus critique n’est pas dans le texte : 78% des cas de NIA chez les patients âgés sont associés à une polypharmacie >5 médicaments. La prévention ne passe pas seulement par l’arrêt d’un seul médicament, mais par une révision globale du traitement. Les algorithmes de déprescription, comme le critère de Beers, doivent être systématiquement appliqués chez les plus de 65 ans. Sans cela, la NIA restera un problème sous-diagnostiqué et mal géré. La biopsie n’est qu’un outil de confirmation. La réduction du nombre de molécules est la seule stratégie curative réelle.
Poster un commentaire
Catégories
Articles populaires