Vérificateur d'Interactions Médicamenteuses
Vérifiez les interactions de vos médicaments
Entrez les médicaments que vous prenez actuellement pour identifier les interactions potentielles et les risques associés.
Médicaments sélectionnés
Entrez vos médicaments et cliquez sur "Vérifier les interactions" pour voir les résultats.
Quand vous prenez un médicament, vous vous attendez à ce qu’il fasse son travail : soulager la douleur, abaisser la tension, ou stabiliser un rythme cardiaque. Mais que se passe-t-il quand un autre médicament, un aliment, ou même un supplément transforme ce traitement en source de nouveaux problèmes ? C’est là que les interactions médicamenteuses entrent en jeu. Elles ne sont pas des accidents rares. Elles sont une cause majeure, et surtout préventible, d’effets secondaires graves.
Comment une interaction peut transformer un médicament en danger
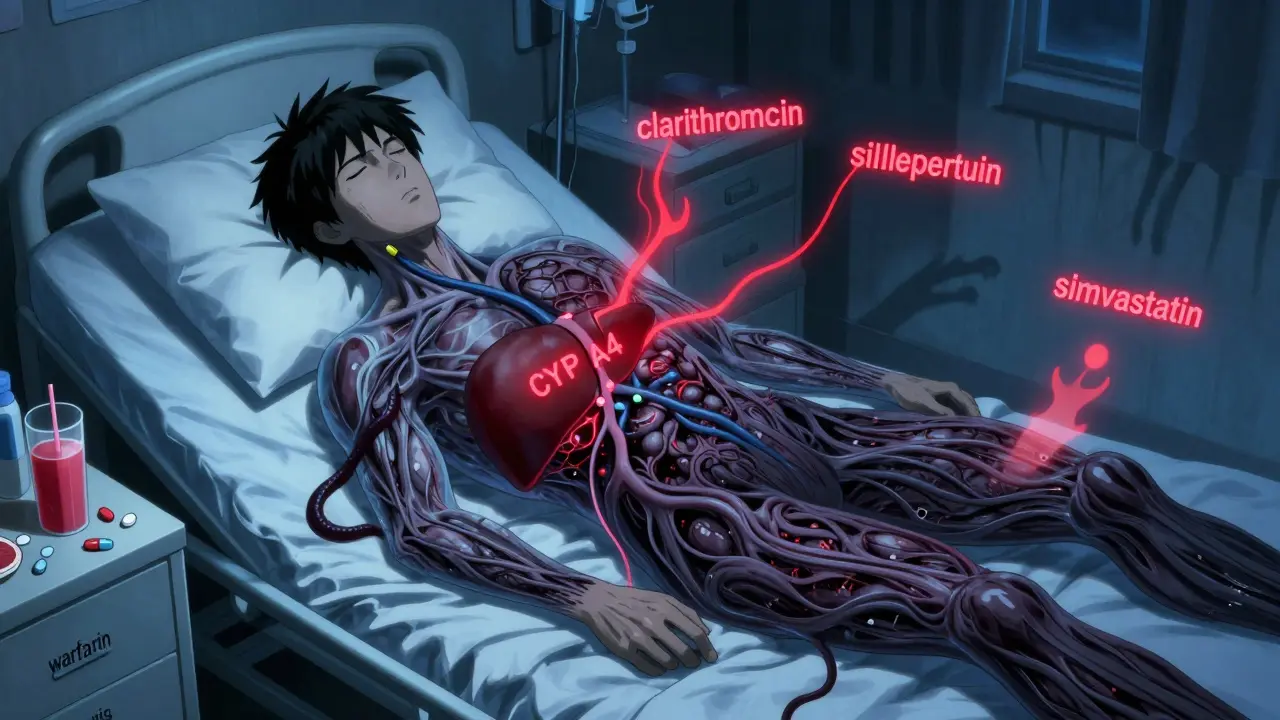
Les interactions ne se produisent pas par magie. Elles suivent des mécanismes biologiques bien précis. Le plus courant ? Les interactions pharmacocinétiques. Cela signifie que l’un des médicaments change la façon dont l’autre est absorbé, distribué, métabolisé ou éliminé par le corps. Prenons un exemple simple : la tétracycline, un antibiotique, ne doit jamais être prise avec du lait. Le calcium dans le lait se lie à l’antibiotique dans l’estomac, réduisant son absorption de 50 à 90 %. Résultat ? Le traitement échoue. Vous continuez à être malade, et vous prenez un médicament qui ne fait rien.Un autre mécanisme, beaucoup plus dangereux, implique les enzymes du foie, surtout le cytochrome P450 3A4 (CYP3A4). Cette enzyme traite environ la moitié de tous les médicaments prescrits. Quand un médicament inhibe cette enzyme, comme la clarithromycine ou le ketoconazole, les autres médicaments qui dépendent d’elle s’accumulent dans le sang. C’est comme bloquer la sortie d’un canal d’égout : l’eau monte. Dans le cas des statines - les médicaments contre le cholestérol - cette accumulation peut provoquer une nécrose musculaire, appelée rhabdomyolyse. Une étude publiée dans le New England Journal of Medicine en 2013 a montré que la clarithromycine augmente ce risque de 8,4 fois par rapport à l’azithromycine, qui n’a pas cet effet. Pour un patient âgé qui prend déjà une statine, c’est une bombe à retardement.
Les combinaisons à risque qui tuent encore aujourd’hui
Certains mélanges sont connus depuis des décennies, mais ils continuent de causer des drames. En 2000, le cisapride - un médicament contre les reflux - a été retiré du marché après avoir causé plus de 80 décès. Pourquoi ? Parce qu’il était souvent prescrit avec des antibiotiques comme l’erythromycine. Ensemble, ils provoquaient une prolongation du QT, une anomalie électrique du cœur qui peut déclencher une arythmie mortelle, la torsade de pointes. Ce risque était multiplié par 15. Aujourd’hui, des combinaisons similaires persistent. Le mélange entre les antidépresseurs (SSRI) et le tramadol, par exemple, peut déclencher un syndrome sérotoninergique : hyperthermie, convulsions, agitation extrême. Des patients sur Reddit rapportent des cas répétés de cette réaction après avoir pris les deux médicaments sans savoir qu’ils étaient incompatibles.Le warfarin, un anticoagulant, est un autre cas d’école. Il est sensible à presque tout : aux antibiotiques, aux anti-inflammatoires, aux suppléments de vitamine K. Une étude publiée dans le JAMA Internal Medicine en 2015 a montré que l’amiodarone - un médicament contre les arythmies - augmente le risque de saignement de 2,5 fois. Même l’acétaminophène, si courant dans les douleurs quotidiennes, peut devenir dangereux au-delà de 2 grammes par jour. Et pourtant, beaucoup de patients pensent que « puisque c’est un analgésique, ça ne peut pas interférer ». C’est faux. Le warfarin est un médicament fin, comme un scalpel. Un seul changement, même petit, peut le rendre inutile ou mortel.
La génétique : pourquoi un médicament vous tue, et pas votre voisin
Ce n’est pas seulement une question de médicaments. C’est aussi une question de génétique. Environ 3 à 10 % des personnes d’origine caucasienne ne produisent pas du tout l’enzyme CYP2D6. Cela signifie que si elles prennent de la codéine - un analgésique souvent prescrit après une chirurgie - leur corps ne peut pas la transformer en morphine. Résultat ? Aucun soulagement de la douleur. Mais pour d’autres, la même enzyme fonctionne trop bien. Elles transforment la codéine en morphine trop rapidement. Le risque ? Une surdose, même avec une dose normale. C’est pourquoi certains patients meurent après une simple opération. La FDA estime que 30 % des médicaments courants ont maintenant des recommandations liées à la génétique. Pourtant, très peu de médecins les testent avant de prescrire.
Les interactions invisibles : la nourriture, les suppléments, les herbes
Vous ne pensez pas que votre jus d’orange ou votre supplément de vitamine E peut interférer avec un médicament ? Vous avez tort. Le jus de pamplemousse est l’un des pires coupables. Il bloque une enzyme intestinale qui détruit normalement certains médicaments. Résultat ? Le médicament entre dans le sang à des concentrations 300 % plus élevées. Pour le felodipine (un antihypertenseur), c’est une overdose. Pour l’amlodipine, un médicament similaire, le risque est presque nul. La différence ? Un détail chimique. Mais c’est suffisant pour tuer quelqu’un.Les suppléments à base de plantes ne sont pas inoffensifs. Le millepertuis, souvent pris pour la dépression, réduit l’efficacité de 15 médicaments différents, y compris les contraceptifs oraux, les antidépresseurs, et même les traitements du VIH. Une patiente de Lyon a été hospitalisée en 2023 après avoir pris du millepertuis pendant trois semaines avec un traitement antirétroviral. Son taux de virus a bondi. Elle ne savait pas que ces deux choses ne pouvaient pas coexister.
Le système de santé échoue - et les patients paient le prix
Les médecins ne sont pas des génies en pharmacologie. Ils ont entre 10 et 20 rendez-vous par jour. Ils ne peuvent pas mémoriser 500 interactions possibles. Les systèmes informatiques les aident - mais trop souvent, ils les noient. Dans les hôpitaux américains, les alertes d’interaction sont déclenchées des centaines de fois par jour. Les médecins les ignorent à 90 %. Pourquoi ? Parce que la plupart sont fausses ou mineures. Une étude de 2019 dans le JAMA a montré que seulement 7 % des alertes concernaient des interactions réellement dangereuses. Le reste ? De la fatigue d’alerte. Les médecins finissent par ne plus y prêter attention - même quand un vrai danger est là.Les patients, eux, ne savent pas quoi dire. Un sondage de 2023 a montré que 68 % des patients hospitalisés avaient subi au moins une interaction médicamenteuse non détectée. Les infirmières ont identifié 40 % de ces cas que les médecins avaient manqués. Pourquoi ? Parce que les patients ne disent pas qu’ils prennent du gingembre, du curcuma, ou des pilules achetées en ligne. Ils pensent que ce n’est pas « un vrai médicament ».

Comment éviter les pièges - et protéger sa santé
Il n’y a pas de solution magique. Mais il y a des gestes simples qui sauvent des vies.- Établissez une liste complète de tout ce que vous prenez : médicaments, suppléments, herbes, vitamines, produits en vente libre. Incluez les doses et les fréquences.
- Apportez cette liste à chaque rendez-vous, même chez le pharmacien. Ne supposez pas que le médecin le sait.
- Posez la question directe : « Est-ce que ce médicament peut interagir avec un autre que je prends ? »
- Évitez les jus de pamplemousse si vous prenez un médicament contre l’hypertension, le cholestérol, ou un immunosuppresseur.
- Ne mélangez pas les suppléments avec vos traitements sans vérifier. Même le magnésium ou la mélatonine peuvent interférer.
Les pharmaciens sont vos meilleurs alliés. Une étude publiée dans l’American Journal of Health-System Pharmacy en 2022 a montré que lorsque les pharmaciens participent activement à la gestion des traitements, les hospitalisations dues aux interactions diminuent de 23 %. Ils sont formés pour cela. Utilisez-les.
Le futur : des outils plus intelligents
La technologie commence à rattraper son retard. Des modèles d’intelligence artificielle, comme ceux développés en 2024, peuvent prédire avec 89 % de précision quels mélanges de médicaments sont dangereux. Les systèmes de santé américains testent déjà des capteurs portables qui surveillent en temps réel la concentration des médicaments dans le sang - une révolution pour les patients sur warfarin. D’autres projets intègrent les facteurs sociaux : l’alimentation, le logement, l’accès aux soins. Pourquoi ? Parce qu’un patient qui n’a pas de frigo ne peut pas stocker ses médicaments correctement. Et cela change tout.Le message est clair : les interactions médicamenteuses ne sont pas des accidents. Ce sont des erreurs évitables. Elles sont causées par un système fragmenté, des alertes inutiles, et une méconnaissance du public. Mais chaque patient qui pose la question, chaque pharmacien qui vérifie, chaque médecin qui écoute, réduit ce risque. Votre vie ne dépend pas seulement de ce que vous prenez. Elle dépend aussi de comment vous le prenez - et de qui vous en parlez.
Quels sont les médicaments les plus à risque d’interactions ?
Les médicaments les plus à risque sont les antiarythmiques (comme la quinidine), les anticoagulants (comme le warfarin), les antipsychotiques (comme l’olanzapine) et les antidépresseurs (comme les ISRS). Selon les données de Lexicomp en 2023, les antiarythmiques présentent en moyenne 53 interactions connues par médicament, contre 47 pour les anticoagulants. Ces classes sont particulièrement sensibles aux inhibiteurs du cytochrome P450 et aux changements de concentration sanguine.
Le jus de pamplemousse est-il dangereux avec tous les médicaments ?
Non. Le jus de pamplemousse n’affecte que certains médicaments métabolisés par l’enzyme CYP3A4 dans l’intestin. Il est dangereux avec les statines (comme la simvastatine), les bloqueurs calciques (comme le felodipine), certains immunosuppresseurs (comme le cyclosporine) et certains tranquillisants (comme le midazolam). Mais il n’a qu’un effet minime sur l’amlodipine ou la metformine. Il faut vérifier la liste des médicaments concernés - et si vous en prenez un, évitez-le complètement.
Pourquoi les alertes des logiciels médicaux sont-elles si nombreuses et souvent inutiles ?
Les systèmes informatiques sont conçus pour être prudents. Ils alertent sur des interactions mineures ou théoriques pour ne rien manquer. Mais cela crée une surcharge : 90 à 95 % des alertes sont ignorées par les médecins. Une étude de 2019 a montré que seulement 7 % des alertes concernaient des interactions à haut risque. Des solutions comme les alertes « tierées » - qui ne montrent que les dangers réels - réduisent cette fatigue et améliorent la sécurité.
Les suppléments naturels peuvent-ils vraiment provoquer des interactions graves ?
Oui. Le millepertuis peut réduire l’efficacité de la pilule contraceptive, des antirétroviraux, et même des chimiothérapies. Le gingembre et l’ail augmentent le risque de saignement avec les anticoagulants. Le curcuma peut interférer avec les traitements du diabète. Beaucoup de patients pensent que « naturel » signifie « sans risque ». Ce n’est pas vrai. Les plantes contiennent des composés actifs puissants - et elles interagissent comme des médicaments.
Que faire si je prends déjà plusieurs médicaments et je veux en ajouter un ?
Ne prenez jamais un nouveau médicament - même un produit en vente libre - sans consulter votre pharmacien ou votre médecin. Demandez-leur de vérifier votre liste complète de traitements. Si vous prenez 5 médicaments ou plus, votre risque d’effet secondaire augmente de 78 %. Avec 10 médicaments, il double presque. Un simple audit de vos traitements peut éviter une hospitalisation.
Commentaires (12)
- Delphine Lesaffre
- février 7, 2026 AT 14:53
Je prends du warfarin depuis 5 ans et j’ai appris à garder une liste à jour dans mon téléphone. J’ajoute tout : même les gélules de curcuma que je prends pour les articulations. Mon pharmacien m’a dit que c’était la meilleure chose que j’avais faite. Pas de surprise, pas d’hospitalisation. Simple, mais efficace.
Je conseille à tout le monde de faire pareil. Même si vous pensez que c’est inutile. Parce que un jour, ça peut sauver votre vie.
- corine minous vanderhelstraeten
- février 8, 2026 AT 05:15
Oh encore un article qui fait peur avec des chiffres pour nous faire croire qu’on va mourir en prenant un jus d’orange. Vous savez quoi ? J’ai pris du pamplemousse avec mon Lipitor pendant 3 ans et je suis toujours vivant. Les médecins exagèrent toujours pour justifier leur pouvoir. Et puis, qui paie les analyses génétiques ? Moi ? Non, merci.
On arrête de nous traiter comme des enfants.
- Katelijn Florizoone
- février 10, 2026 AT 02:10
La remarque sur le millepertuis est cruciale. J’ai travaillé en pharmacie pendant 12 ans, et j’ai vu des patients arriver avec des effets secondaires graves après avoir ajouté ce supplément à leur traitement antirétroviral. Ils croyaient que c’était « naturel », donc inoffensif. La réalité est bien plus complexe.
Les plantes contiennent des molécules actives, parfois plus puissantes que les synthétiques. Leur métabolisme est imprévisible. Et pourtant, personne ne les étudie suffisamment. Il faudrait des fiches claires, en pharmacie, sur les interactions avec les plantes - pas juste des brochures en anglais.
- Benjamin Piouffle
- février 11, 2026 AT 00:03
je viens de lire ça et j’ai realisé que j’ai pris de la clarithromycine avec mon atorvastatine il y a 2 ans… j’ai rien eu mais bon… j’espère que c’était juste une coïncidence
je vais demander à mon pharma prochainement. merci pour l’article en tout cas
- Philippe Arnold
- février 12, 2026 AT 16:08
Je suis médecin généraliste. Je vois 15 patients par jour. J’ai 10 minutes par visite. Les alertes informatiques ? Elles défilent comme des publicités. 95 % sont fausses. Je finis par les ignorer… pas par négligence, mais par survie.
Le vrai problème, c’est qu’on nous demande de gérer des traitements complexes avec des outils conçus pour des hôpitaux universitaires. Pas pour un cabinet de province.
On a besoin de systèmes plus intelligents. Pas juste plus de notifications.
- Marie-Claire Corminboeuf
- février 14, 2026 AT 10:51
On parle de génétique, de cytochrome, d’enzymes… mais personne ne parle du libre arbitre. Le corps humain n’est pas une machine à calculer. La science réduit tout à des voies métaboliques, comme si la vie pouvait être prédite par un algorithme.
Et pourtant, des patients guérissent sans traitement. Des patients meurent malgré les bonnes doses. La complexité humaine dépasse la pharmacologie. Peut-être que la solution n’est pas dans les tests, mais dans la présence. L’écoute. La relation.
Je ne dis pas que les interactions n’existent pas. Je dis qu’on les réifie trop. On oublie le patient derrière le médicament.
- Paris Buttfield-Addison
- février 16, 2026 AT 01:27
OH MON DIEU J’AI PRIS DU JUS DE PAMPLEMOUSSE AVEC MON LOVASTATINE PENDANT 4 ANS 😱😱😱
JE SUIS VIVANT MAIS J’AI EU DES DOULEURS MUSCULAIRES TOUT L’HIVER… C’EST PEUT-ÊTRE CA ?!?!?!
JE VAIS ARRÊTER TOUT ET REVENIR VIVRE DANS UNE GROTTE AVEC DES HERBES SAUVAGES
- martin de villers
- février 16, 2026 AT 03:14
Il est regrettable que l’on continue de promouvoir des solutions individualistes alors que le système est structurellement défaillant. L’obligation faite au patient de devenir expert en pharmacologie est une forme de néolibéralisme médical. Le poids de la vigilance est déplacé vers les plus vulnérables.
La responsabilité ne devrait pas reposer sur l’individu, mais sur les institutions. Les alertes inutiles, les systèmes obsolètes, les délais de formation des médecins : voilà les vrais problèmes.
On ne peut pas demander à un retraité de mémoriser 53 interactions pour ne pas mourir.
- Christine Pack
- février 16, 2026 AT 12:49
La génétique, les enzymes, les interactions… tout cela est très intéressant, mais on oublie un point fondamental : la plupart des gens ne prennent pas leurs médicaments comme il faut. Ils oublient, ils doublent, ils les prennent avec du café. Et puis, ils s’étonnent que ça ne marche pas.
On passe trop de temps à parler des interactions rares, alors que la majorité des problèmes viennent de la non-adhérence.
On devrait d’abord apprendre aux gens à prendre leur traitement. Avant de les tester génétiquement.
- Alexis Suga
- février 17, 2026 AT 12:58
Je viens d’appeler mon pharmacien pour lui demander si mon traitement pouvait interagir avec mon supplément de magnésium. Il a ri. Puis il a vérifié. Et il m’a dit : "Oui, mais c’est minime. Tu peux continuer."
Et pourtant, je suis allé le voir. J’ai posé la question. Ce n’est pas une question de peur. C’est une question de respect. Pour soi. Pour les autres. Pour la science.
On ne devrait pas avoir peur de poser des questions. On devrait être encouragé à le faire.
- James Ditchfield
- février 17, 2026 AT 23:26
Je suis ingénieur en bio-informatique. J’ai travaillé sur un modèle d’IA pour prédire les interactions médicamenteuses. Ce qu’on a appris ? Les algorithmes sont bons, mais ils ne voient pas le contexte.
Un patient qui ne peut pas se permettre de remplacer un médicament, qui vit seul, qui n’a pas de frigo, qui ne parle pas bien le français… Aucun algorithme ne le voit.
La technologie doit servir l’humain, pas l’inverse. Il faut intégrer les données sociales dans les modèles. La pauvreté, l’isolement, l’analphabétisme médical… ce sont des facteurs d’interaction plus puissants que le cytochrome P450.
- Star Babette
- février 19, 2026 AT 18:08
Le système de santé actuel repose sur une logique de réparation et non de prévention. Les interactions médicamenteuses sont traitées comme des accidents. Elles devraient être anticipées comme des risques systémiques.
La prévention exige des ressources. Des formations. Des audits. Des outils. Ce que l’on fait aujourd’hui, c’est de la gestion de crise. Et cela coûte bien plus cher que la prévention.
Il est temps de réorienter les priorités. Non pas vers la technologie, mais vers la structure. La structure humaine. La structure sociale.
Poster un commentaire
Catégories
Articles populaires

oct. 24 2025