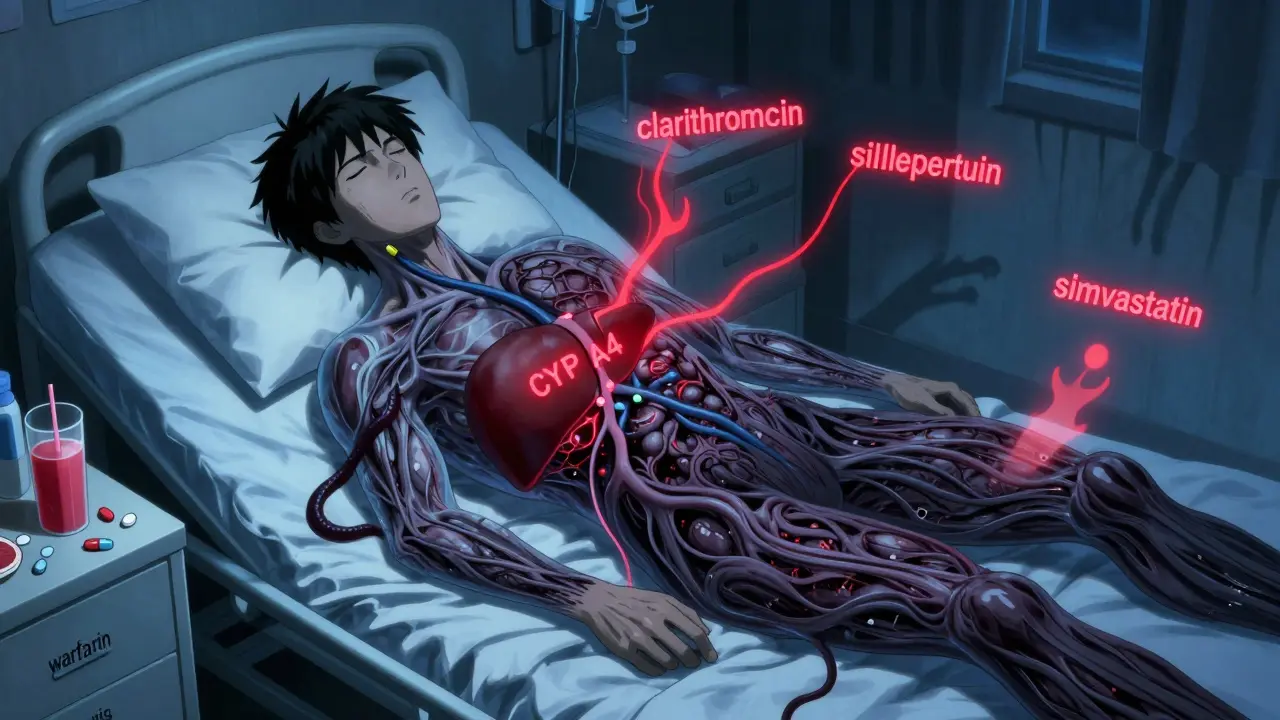
Vous prenez un complément de vitamine D chaque matin, un analgésique en vente libre pour vos douleurs articulaires, et une tisane à base de millepertuis pour mieux dormir. Vous pensez que ce sont des choses « naturelles » et sans risque. Mais si votre médecin ne le sait pas, ces produits pourraient entrer en conflit avec vos traitements prescrits - avec des conséquences graves. En 2022, l’Agence américaine des produits de santé (FDA) a recensé 1 034 effets indésirables liés aux compléments alimentaires, dont 52 décès. La plupart auraient pu être évités si les patients avaient partagé exactement ce qu’ils prenaient.
Pourquoi cette information est cruciale
Les compléments alimentaires ne sont pas des médicaments, mais ils agissent comme tels dans votre corps. Le millepertuis, par exemple, peut réduire l’efficacité de 37 médicaments sur ordonnance, y compris les anticoagulants, les antidépresseurs et les contraceptifs oraux. Le kava, souvent pris pour réduire l’anxiété, peut causer une insuffisance hépatique aiguë quand il est combiné à certains antipsychotiques. Et pourtant, seulement 36 % des personnes qui prennent des compléments en parlent à leur médecin.La raison ? Beaucoup pensent que leur médecin ne s’en soucie pas. Ou qu’ils ne leur ont pas posé la question. Une étude publiée dans le Journal of the American Medical Association montre que 52,7 % des patients ne déclarent pas leurs compléments parce que leur professionnel de santé ne les a jamais interrogés. Ce n’est pas une omission mineure. C’est un risque systémique.
Comment faire la différence entre médicaments et compléments
Sur une boîte de paracétamol, vous voyez une étiquette « Drug Facts ». Sur un flacon de vitamine C, vous voyez « Supplement Facts ». Ces deux étiquettes ne sont pas interchangeables. Les médicaments en vente libre doivent prouver leur sécurité et leur efficacité avant d’être mis sur le marché. Les compléments, eux, n’ont pas besoin d’approbation préalable. Le fabricant peut vendre un produit même s’il n’a jamais été testé sur des milliers de personnes.Et pourtant, 68 % des consommateurs croient que ces deux types d’étiquettes signifient la même chose. C’est une erreur dangereuse. Un complément peut contenir 1 000 mg de vitamine C, mais aussi des herbes, des métaux, ou des substances non déclarées. Une étude du Bureau de la responsabilité gouvernementale (GAO) en 2022 a révélé que 23 % des étiquettes de compléments contenaient des ingrédients inexactes - parfois même des médicaments sur ordonnance non mentionnés.
Les 5 éléments à noter pour chaque produit
Pour communiquer avec précision, vous devez aller au-delà de « je prends de la vitamine C ». Voici ce que vous devez consigner pour chaque produit - que ce soit un comprimé, une gélule, une poudre ou une teinture :- Nom exact du produit : Pas « vitamine D », mais « Nature Made Vitamin D3 1000 UI ».
- Dosage précis : « 500 mg de magnésium » - pas « un comprimé ».
- Fréquence d’utilisation : « Trois fois par semaine » ou « tous les jours au petit-déjeuner ».
- Raison pour laquelle vous le prenez : « Pour mes articulations » ou « parce que j’ai lu que ça aide contre le stress ».
- Depuis quand vous le prenez : « Depuis 3 mois » ou « Depuis que j’ai eu mon opération ».
Le National Institutes of Health (NIH) propose un modèle gratuit appelé « My Dietary Supplement and Medicine Record ». Téléchargez-le, imprimez-le, remplissez-le avant chaque rendez-vous. Ce document réduit les erreurs de documentation de 64 % par rapport à une simple explication orale.

Les pièges les plus courants
Beaucoup de patients ne considèrent pas les vitamines comme des « compléments » nécessitant une discussion. Pourtant, la vitamine K peut annuler l’effet des anticoagulants comme la warfarine. Un supplément de fer peut réduire l’absorption des antibiotiques. Et les oméga-3, même pris à faible dose, augmentent le risque de saignement quand ils sont combinés avec des antiplaquettaires comme l’aspirine.Un autre piège : les produits « naturels ». Le kava, la camomille, la racine de valériane - tout ce qui vient d’une plante peut être toxique en combinaison. L’American Liver Foundation signale que 64 % des patients ne savent pas que les herbes peuvent endommager le foie. Et pourtant, 23 % des patients hospitalisés subissent des interactions médicamenteuses potentiellement graves, dont 7,8 % sont classées comme sévères.
Comment aborder la conversation avec votre médecin
Ne vous attendez pas à ce que votre médecin pose la question. Les études montrent que seulement 22 % des professionnels de santé la posent systématiquement. Soyez proactif.Voici une phrase simple que vous pouvez utiliser dès le début du rendez-vous : « Avant qu’on parle de ce qui ne va pas, je voudrais vous dire ce que je prends en plus de mes médicaments sur ordonnance. » Puis présentez votre liste. Si vous n’avez pas de liste, dites : « Je prends un complément de magnésium, un supplément de vitamine D, et du millepertuis pour dormir. »
Les pharmaciens sont souvent plus à l’écoute que les médecins. Une étude a montré qu’ils identifient 3,2 fois plus d’interactions que les médecins lors des revues médicamenteuses. Si vous avez un pharmacien de confiance, demandez-lui de vérifier vos produits en même temps que vos ordonnances.

Les outils qui changent la donne
Les systèmes de dossiers médicaux électroniques (EHR) comme Epic ont commencé à intégrer des champs dédiés aux compléments alimentaires depuis 2020. Mais seulement 31 % des cliniques utilisent ces champs. Dans les hôpitaux qui les utilisent, les erreurs de documentation baissent de 47 %. En 2024, Epic lancera une fonctionnalité d’IA capable de détecter automatiquement les interactions entre 14 700 compléments et les médicaments sur ordonnance.Le gouvernement américain a aussi lancé une initiative en 2023 pour standardiser les données des compléments dans tous les EHR d’ici 2025. Cela signifie qu’un jour, votre médecin pourra voir automatiquement que vous prenez du calcium et de la vitamine D - et qu’il y a un risque avec votre traitement contre l’ostéoporose. Mais ce jour-là, ce sera seulement si vous avez fourni les bonnes informations.
Un cas réel : ce qui s’est passé quand on a parlé
En 2021, une patiente de 68 ans a évité une hémorragie mortelle. Elle prenait de la warfarine pour un trouble du rythme cardiaque. Elle prenait aussi 1 000 mg d’huile de poisson par jour - un dosage élevé connu pour augmenter le risque de saignement. Elle n’avait jamais dit cela à son médecin. Pendant une visite de routine, elle a mentionné qu’elle prenait « des gélules pour son cœur ». Son médecin a demandé les détails. Il a ajusté sa dose de warfarine. Un mois plus tard, son taux d’INR était dans la bonne plage. Elle n’a jamais eu de saignement.À l’inverse, en 2019, une femme de 45 ans est décédée d’une insuffisance hépatique aiguë après avoir pris du kava en même temps qu’un antipsychotique. Son médecin ne savait pas qu’elle en prenait. L’autopsie l’a révélé. Son dossier médical ne mentionnait aucun complément.
Qu’est-ce que vous pouvez faire dès aujourd’hui
1. Prenez 10 minutes pour lister tous les produits que vous prenez : médicaments en vente libre, vitamines, herbes, minéraux, tisanes, huiles essentielles. 2. Écrivez les cinq éléments : nom exact, dosage, fréquence, raison, durée. 3. Apportez cette liste à votre prochain rendez-vous - même si vous n’êtes pas venu pour ça. 4. Demandez : « Est-ce que ce que je prends peut entrer en conflit avec mes autres traitements ? » 5. Partagez cette liste avec votre pharmacien, votre kinésithérapeute, ou votre infirmière. Ils peuvent aussi détecter des risques.Il n’y a pas de « petit » complément. Il n’y a pas de « trop naturel » pour être dangereux. Ce que vous prenez en dehors des ordonnances est aussi important que ce que vous prenez dedans. Votre vie dépend de cette information. Et elle ne peut être sauvegardée que si vous la partagez - clairement, précisément, et sans hésitation.
Dois-je mentionner les vitamines que je prends même si elles sont en vente libre ?
Oui. Même les vitamines en vente libre peuvent interagir avec vos médicaments sur ordonnance. Par exemple, la vitamine K peut réduire l’efficacité de la warfarine, et le calcium peut empêcher l’absorption de certains antibiotiques. Elles ne sont pas « inoffensives » simplement parce qu’elles sont naturelles ou disponibles sans ordonnance.
Et si mon médecin me dit que les compléments ne sont pas importants ?
Si votre médecin minimise l’importance des compléments, c’est un signal qu’il n’est pas à jour sur les risques. 22 % des médecins ne posent jamais la question, selon l’American Medical Association. Vous avez le droit d’insister. Dites : « Je comprends que vous pensez que ce n’est pas grave, mais j’ai lu que 23 % des patients hospitalisés ont des interactions avec des compléments. Je veux être sûr que ce que je prends ne met pas ma santé en danger. »
Comment savoir si un complément contient des ingrédients cachés ?
Les étiquettes « Supplement Facts » doivent lister les ingrédients, mais 23 % d’entre elles sont inexactes selon le GAO. Pour plus de sécurité, choisissez des marques certifiées par des tiers comme USP, NSF, ou ConsumerLab. Ces labels garantissent que le produit contient bien ce qui est indiqué et qu’il est exempt de contaminants. Si vous ne voyez pas ces logos, demandez à votre pharmacien.
Puis-je utiliser une application pour suivre mes compléments ?
Oui, mais vérifiez qu’elle permet d’exporter les données sous forme de liste imprimable. Certaines applications comme Medisafe ou MyTherapy permettent de créer une liste détaillée que vous pouvez montrer à votre médecin. Évitez les applications qui ne demandent que le nom du produit - vous avez besoin du dosage, de la fréquence et de la raison. Une liste manuscrite ou imprimée reste la plus fiable.
Et si je ne me souviens pas du nom exact du complément ?
Apportez la boîte ou la bouteille avec vous. Si vous ne l’avez plus, notez la couleur, la forme, les inscriptions sur la pilule, ou prenez une photo avec votre téléphone. Même une image floue peut aider votre médecin ou votre pharmacien à identifier le produit. Ne dites pas « je prends un truc pour les articulations » - cela ne suffit pas.
Les compléments naturels sont-ils plus sûrs que les médicaments ?
Non. « Naturel » ne veut pas dire « sans risque ». Le kava, la racine de valériane, le millepertuis, et même le gingembre peuvent provoquer des effets indésirables graves, surtout en combinaison avec d’autres traitements. La FDA a enregistré des cas de défaillance hépatique liés à des suppléments à base de plantes. La sécurité ne dépend pas de l’origine, mais de la dose, de la combinaison, et de la personne qui le prend.
Commentaires (8)
- Nadine Porter
- novembre 21, 2025 AT 01:38
Je suis étonnée de voir à quel point on sous-estime les compléments. J’ai pris du millepertuis pendant deux ans sans dire un mot à mon médecin, pensant que c’était « doux »… jusqu’au jour où mon anti-dépresseur a cessé de fonctionner. La réaction a été brutale. Maintenant, j’ai un carnet où je note tout, même les tisanes. Ça change tout.
- Valentine Aswan
- novembre 21, 2025 AT 04:54
Oh, encore un article qui nous traite comme des enfants qui ne savent pas ce qu’ils font ! Je prends du magnésium, de la vitamine D, du curcuma, et une infusion de reine-des-prés pour mes migraines - et je ne vais pas me faire juger parce que je n’ai pas consulté un médecin pour chaque gélule ! Vous savez ce qui est vraiment dangereux ? Les médicaments sur ordonnance, avec leurs effets secondaires cachés, leurs études financées par les laboratoires, et leurs boîtes qui ressemblent à des paquets de chips ! Qui a vérifié la sécurité de la metformine ? Personne ! On nous fait peur avec des chiffres choisis, alors qu’on nous cache les vrais risques !
Et puis, pourquoi on ne parle jamais des fabricants chinois qui vendent des « compléments » avec des métaux lourds ? Pourquoi on ne parle pas des pharmacies qui vendent des produits non régulés en ligne ? Pourquoi on nous culpabilise, nous les consommateurs, et pas les systèmes qui profitent de notre ignorance ?
Je ne suis pas une idiote. Je lis les étiquettes. Je cherche les certifications. Je ne prends rien sans savoir ce que je mets dans mon corps. Mais je refuse d’être traitée comme un cobaye qui doit se soumettre à une liste de questions comme si j’étais au tribunal !
Et puis, qui a dit que le « naturel » était forcément dangereux ? L’aspirine vient du saule, la morphine du pavot… On a inventé des mots pour effrayer les gens, et maintenant on les fait se sentir coupables de vouloir se soigner autrement !
Je ne vais pas changer mes habitudes pour un article qui ressemble à une pub de la FDA. Je préfère faire confiance à mon corps, à mes recherches, et à mes propres expériences - pas à un système qui veut tout contrôler.
Je ne suis pas une victime. Je suis une personne qui prend des décisions. Et je n’ai pas besoin d’un formulaire imprimé pour savoir ce qui est bon pour moi.
Et si un jour je meurs d’une interaction ? Alors ce sera la faute du système, pas la mienne. Parce que je n’ai jamais été informée - seulement menacée.
Vous voyez ? Je parle. Mais je ne me soumets pas.
- James Sorenson
- novembre 21, 2025 AT 10:11
Donc pour résumer : si tu prends une vitamine, tu es un danger public. Si tu prends un médicament, tu es un bon citoyen. C’est ça le message ?
Je prends du CBD pour le stress, du zinc pour les rhumes, et du gingembre pour l’estomac. Je ne dis rien à mon médecin, parce qu’il me regarde comme si j’étais venu lui demander un permis de respirer. Et pourtant, j’ai déjà eu 3 crises d’angine… sans jamais toucher à un complément. Coincidence ? Je crois pas.
On nous fait peur avec 52 morts sur 1 034 cas… mais on oublie que 300 000 personnes meurent chaque année à cause des médicaments prescrits. Qui parle de ça ? Personne. Parce que les laboratoires paient les études. Pas les herboristes.
Je vais continuer à prendre mes trucs. Et si je meurs ? Ben je meurs. Mais je meurs en paix, avec mon gingembre et mon CBD, pas en se demandant si mon anti-inflammatoire va me détruire les reins.
- Fabien Galthie
- novembre 22, 2025 AT 11:04
La France a des normes strictes pour les médicaments. Les compléments sont une aberration américaine. Ici, on ne vend pas de « vitamine D3 1000 UI » en libre-service. On les prescrit. Et si quelqu’un prend du millepertuis, c’est qu’il a un problème psychiatrique non traité. Ce n’est pas un « complément », c’est un symptôme.
Les études citées viennent des États-Unis. Leur système de santé est un désastre. Leur réglementation est un charivari. Pourquoi les Français devraient-ils s’aligner sur ce chaos ?
Je n’ai jamais vu un Français mourir d’une interaction avec un complément. Mais j’en ai vu mourir d’effets secondaires de l’ibuprofène, de l’aspirine, ou de l’antibiotique mal prescrit.
On nous demande de déclarer ce qu’on prend… mais personne ne nous demande de déclarer ce qu’on mange. Et pourtant, le sucre tue plus que le kava. Où est la logique ?
La solution n’est pas de remplir des formulaires. C’est de réformer notre système de santé, pas de transformer les patients en agents de contrôle.
- Julien Saint Georges
- novembre 24, 2025 AT 03:50
Je suis infirmier. J’ai vu des gens se faire hospitaliser parce qu’ils prenaient du gingembre avec de la warfarine. Ils disaient : « C’est juste une épice. »
Le vrai problème, c’est pas les compléments. C’est qu’on ne parle jamais de ça avant qu’il soit trop tard.
Je demande à tous mes patients : « Qu’est-ce que vous prenez en plus ? » Même les vieux qui disent « rien ». Et je leur montre un petit carnet. Ça prend 2 minutes. Ça sauve des vies.
Vous n’avez pas besoin d’être parfait. Vous avez juste besoin d’être honnête. Un peu.
- philippe naniche
- novembre 25, 2025 AT 02:49
Je prends une tisane au thym tous les soirs. Mon médecin sait. Il a souri. Il a dit : « Ça va pas te tuer. »
Je crois qu’il a raison.
- Rudi Timmermans
- novembre 26, 2025 AT 00:09
Je viens de Belgique. Ici, on a un système où les pharmaciens sont formés à vérifier les interactions. Quand j’achète un complément, je le montre à mon pharmacien. Il me dit si c’est risqué avec mes médicaments. C’est simple. Pas de formulaire. Pas de stress. Juste une conversation.
Je pense que c’est la solution : rendre les pharmaciens les gardiens de la sécurité, pas les médecins. Ils sont plus accessibles, plus formés, et moins pressés.
Et si vous avez un doute ? Allez les voir. Ils ne jugent pas. Ils aident.
- Justine Anastasi
- novembre 26, 2025 AT 20:16
Vous croyez que c’est pour votre sécurité ? Non. C’est pour vous contrôler. Les laboratoires veulent que vous preniez leurs médicaments. Pas vos plantes. Pas vos vitamines. Pas vos remèdes ancestraux.
Regardez ce que la FDA a fait avec l’huile de CBD. Ils ont interdit tout ce qui n’était pas breveté. Ils ont détruit des centaines de petites entreprises. Et maintenant, ils veulent que vous leur donniez vos listes. Pourquoi ? Pour les aider à vous surveiller.
La vitamine D ? Un outil de contrôle. Le millepertuis ? Un danger. Mais le Prozac ? Un miracle. Pourquoi ? Parce qu’il est breveté.
Je ne donnerai jamais ma liste. Je ne signerai rien. Je ne déclarerai rien. Parce que je ne suis pas un criminel. Je suis une personne libre. Et je refuse d’être fiché pour avoir choisi de me soigner avec ce que la nature offre.
Un jour, vous comprendrez. Quand vous verrez vos enfants mourir d’effets secondaires de médicaments que les laboratoires ont cachés… alors vous vous souviendrez de moi.
Je ne suis pas paranoïaque. Je suis lucide.
Poster un commentaire
Catégories
Articles populaires